Episode 62 - ROTEM
ROTEM-Diagnostik
In dieser Episode des Young Urban Anästhesiologist-Podcasts widmen wir uns dem Thema ROTEM, einem Point-of-Care Verfahren zur Beurteilung der Blutgerinnung. Sarah, die neu im Team ist, teilt ihre Erfahrungen aus einem klinischen Fall, in dem sie die Entscheidung treffen musste, ein ROTEM durchzuführen, und stellt die Frage, ob es hierzu bereits eine Podcast-Episode gibt, was zur heutigen Diskussion führte.
Wir starten mit einem tiefen Einblick in die Blutgerinnung und klären die grundlegenden Konzepte der primären und sekundären Hämostase. Während wir die verschiedenen Phasen der Blutstillung analysieren, werfen wir einen Blick auf entscheidende Faktoren wie Thrombozyten, Fibrin und deren jeweilige Funktionen. Es wird ausführlich erklärt, wie die Verkettung der Gerinnungsfaktoren erfolgt und welche Rolle der extrinsische und intrinsische Weg dabei spielt.
Im weiteren Verlauf besprechen wir die klassischen Labortests zur Blutgerinnungsdiagnostik und deren Limitationen. Hierbei wird klar, dass diese Tests oft nur Teilaspekte abbilden und nicht die tatsächliche Blutungsneigung eines Patienten widerspiegeln können. Im Gegensatz dazu zeigt ROTEM die gesamte Gerinnungsdynamik im Vollblut und ermöglicht uns, die Ursachen von Gerinnungsstörungen differenziert zu betrachten.
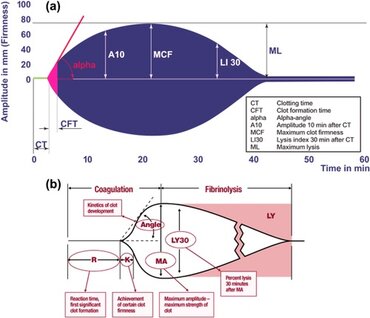
Sarah und ich führen die Zuhörer durch die wichtigsten Parameter wie Clotting Time (CT), Clot Formation Time (CFT) und die maximale Clot Firmness (MCF). Zudem diskutieren wir spezifische Testansätze wie EXTEM, INTEM, FIBTEM und HEP-TEM, die einen detaillierten Blick auf die Blutgerinnung ermöglichen und helfen, gezielte therapeutische Entscheidungen zu treffen. Dabei betonen wir, wie entscheidend eine frühzeitige und gezielte Gerinnungsdiagnostik in Notfallsituationen ist, um den Patienten bestmöglich zu versorgen.
Ein zentraler Punkt unserer Diskussion ist die Anwendung von ROTEM in der klinischen Praxis, insbesondere bei Patienten mit schweren Blutungen oder während komplexer chirurgischer Eingriffe. Wir erläutern, wie ROTEM die Behandlung von Patienten optimieren kann, indem es schnelle und maßgeschneiderte Entscheidungen ermöglicht, die für die Patientenversorgung von entscheidender Bedeutung sind.
Dennoch halten wir die Limitationen von ROTEM für wichtig, da beispielsweise die Sensitivität gegenüber bestimmten Antikoagulanzien variieren kann und nicht alle Gerinnungsstörungen adäquat erfasst werden. Abschließend runden wir das Gespräch mit einem Ausblick auf die Zukunft solcher Verfahren in der klinischen Anwendung und deren Bedeutung in Leitlinien ab, während wir auf die Notwendigkeit von geschultem Personal hinweisen.
Diese Episode ist für alle, die ein tieferes Verständnis für die Blutgerinnung und die modernen Diagnosetools in der Anästhesiologie und Notfallmedizin entwickeln möchten.
Musik zur Folge:
- HOLD THE LINE (AppleMusic)https://music.apple.com/de/album/hold-the-line-rotem/1844481337?i=1844481340
- SCHNITT - STOPP - FAKTOR 10 (AppleMusic)https://music.apple.com/de/album/schnitt-stopp-faktor-10-gerinnungskaskade-single/1841731363
- Spotify-Profil mit den Songs
TL;DL Die 10 Kernbotschaften
- ROTEM ergänzt, nicht ersetzt, die Standardgerinnung: Es bildet den gesamten Clot-Prozess im Vollblut ab (Initiation → Propagation → Clot strength → Fibrinolyse).
- A5/A10 zuerst anschauen: In Akutsituationen sind A5/A10 (v. a. FIBTEM-A5) die schnellsten, handlungsleitenden Frühparameter.
- „Fibrinogen zuerst denken“: Niedriger FIBTEM-A5/MCF spricht meist für Fibrinogenmangel → Fibrinogen (Konzentrat/Cryo) priorisieren.
- CT verlängert? An Faktor-Mangel/Antikoagulation/Heparin denken (INTEM vs. HEPTEM/EXTEM-CT vergleichen).
- Schwache Clot-Festigkeit bei normalem FIBTEM → Hinweis auf Thrombozytenproblem (Zahl/Funktion).
- Fibrinolyse früh erkennen: ML/LI30 & APTEM-Vergleich; Tranexamsäure (TXA) zeitkritisch einsetzen, wenn klinisch indiziert.
- Trauma: Europäische (2023) & deutsche S3-Leitlinien befürworten strukturierte, VET-gestützte Hämostase; TXA früh (innerhalb 3 h).
- Perioperativ: ESAIC-Guideline integriert VET in ein zielgerichtetes Blutungsmanagement (Patient Blood Management).
- Herzchirurgie: NICE DG13 empfiehlt ROTEM/TEG zur Detektion/Steuerung perioperativer Blutungen.
- Geburtshilfe (PPH): S2k-Leitlinie betont standardisierte Algorithmen, frühe TXA-Gabe; VET beschleunigt differenzierte Entscheidungen.
Episode-Überblick
- Was misst ROTEM? CT, CFT, α-Winkel, A5/A10, MCF, ML/LI30; Panels: EXTEM, INTEM, FIBTEM, APTEM, HEPTEM.
- „Read-the-trace“-Heuristik: 1) FIBTEM-A5 → 2) EXTEM-A5/MCF → 3) CT/Heparin? → 4) Fibrinolyse? → goal-directed Therapie.
- Szenarien: Trauma (TXA früh; zielgerichtete Substitution), Herzchirurgie (Heparinrest? Fibrinogen/Platelets?), Geburtshilfe/PPH (Fibrinogen im Fokus), Leberchirurgie (Rebalance-Konzept, Plasma vs. Konzentrate).
- Grenzen: Plättchenfunktionsstörungen (ASS/P2Y12) in Standard-ROTEM limitiert; DOAKs/Präanalytik/Hypothermie/Acidose beachten.
Kompakte ROTEM-Algorithmen (Praxis)
- FIBTEM-A5/MCF niedrig → Fibrinogen (Konzentrat/Cryo), Re-ROTEM in 10–15 min.
- EXTEM-A5/MCF niedrig bei normalem FIBTEM → Thrombozyten (Zahl/Funktion) erwägen; ggf. TK.
- CT verlängert (EXTEM/INTEM) → Faktorenmangel? PCC/FFP je Setting; bei Heparinverdacht HEPTEM prüfen und ggf. zusätzlich Protamin.
- Fibrinolyse vorhanden (erhöhtes ML, niedriges LI30; APTEM stabilisiert) → TXA geben (Trauma: möglichst < 3 h).
- Reevaluation nach jeder Intervention mit Re-ROTEM und klinischem Check (Blutungsquelle vs. Koagulopathie).
Schwellenwerte/Dosen lokal validieren und in SOPs fixieren (Labor/Blutbank & Dokumentation gemäß BÄK).
Szenario-spezifische Nuggets
- Trauma: Strukturierte Erstversorgung, frühe TXA-Gabe, VET zur zielgerichteten Substitution (Fibrinogen → Thrombos → Faktoren); Massivtransfusionsprotokolle mit VET harmonisieren.
- Herzchirurgie: INTEM vs. HEPTEM für Heparinrest, FIBTEM für frühzeitige Fibrinogen-Substitution; Ziel: weniger unnötiges Plasma, weniger Re-Explorationen.
- Geburtshilfe (PPH): Fibrinogen ist „früher Marker“; FIBTEM-A5 niedrig → rasche Substitution. TXA und Uterotonika gemäß Algorithmus.
- Leberchirurgie/-insuffizienz: INR spiegelt Blutungsrisiko schlecht wider; ROTEM zeigt Rebalance. Faktorenkonzentrate statt Volumen-lastigem FFP erwägen.
Operative Umsetzung & Qualität
- SOP-Bausteine: Präanalytik, Eskalationsplan (TXA/Fibrinogen/PCC/Platelets/FFP), Setting-spezifische ROTEM-Pfade (Trauma, Cardiac, PPH), Re-ROTEM-Zeitpunkte, Kommunikation mit Blutbank.
- Qualitätssicherung: Schulung, interne Audits, Kennzahlen (Transfusionsraten, Re-OP wegen Blutung, Turnaround-Zeiten).
Weiterführende Ressourcen
- ESAIC 2023 – Perioperative Bleeding Guideline
- European Trauma Guideline (6th ed., 2023)
- AWMF S3-Leitlinie Polytrauma (DE)
- S2k-Leitlinie Peripartale Blutung (PPH, 2022/23)
- NICE DG13 – ROTEM/TEG in der Herzchirurgie
- Practical-Haemostasis – ROTEM/TEG Übersicht
- DerangedPhysiology – Interpretation ROTEM/TEG
- CRASH-2 – Tranexamsäure bei Trauma
- WOMAN – TXA bei PPH
- Pocket Card der Essener Runde
Quellen
- Kietaibl S, Ahmed A, Afshari A, et al. Management of severe peri-operative bleeding: Guidelines from the European Society of Anaesthesiology and Intensive Care. Eur J Anaesthesiol. 2023;40(4):226–304. doi:10.1097/EJA.0000000000001803.
- Rossaint R, Bouzat P, Cerny V, et al. The European guideline on management of major bleeding and coagulopathy following trauma (Sixth edition). Crit Care. 2023;27:80. doi:10.1186/s13054-023-04327-7.
- AWMF. S3-Leitlinie Polytrauma/Schwerverletzten-Behandlung. Registernr. 187-023. Version 4.1; 2023. Verfügbar unter: https://www.awmf.org/leitlinien/detail/ll/187-023.html.
- Schlembach D, Lier H, von Heymann C, et al. Peripartum haemorrhage, diagnosis and therapy. S2k-Guideline (AWMF 015/063). Geburtsh Frauenheilk. 2023;83(6):ePub. doi:10.1055/a-2073-9615.
- NICE. Detecting, managing and monitoring haemostasis: viscoelastometric point-of-care testing (ROTEM, TEG). Diagnostics Guidance DG13. London: NICE; 2014 (Review decision 2022). Verfügbar unter: https://www.nice.org.uk/guidance/dg13.
- Bundesärztekammer (BÄK). Querschnitts-Leitlinien zur Therapie mit Blutkomponenten und Plasmaderivaten. Gesamtnovelle 2020; Richtlinie Hämotherapie 2023. Verfügbar unter: https://www.bundesaerztekammer.de.
- Wells M, et al. Point-of-care viscoelastic testing. BJA Educ. 2022;22(12):383–390.
- Drotarova M, et al. Basic principles of rotational thromboelastometry (ROTEM). Diagnostics (Basel).2023;13(21):3383.
- CRASH-2 Trial Collaborators. Effects of tranexamic acid on death, vascular occlusive events and transfusion requirement in bleeding trauma patients: randomised, placebo-controlled trial. Lancet. 2010;376(9734):23–32. doi:10.1016/S0140-6736(10)60835-5.
- WOMAN Trial Collaborators. Effect of early tranexamic acid administration on mortality, hysterectomy, and other morbidities in women with post-partum haemorrhage (WOMAN): an international, randomised, double-blind, placebo-controlled trial. Lancet. 2017;389(10084):2105–2116. doi:10.1016/S0140-6736(17)30638-4.
- Wikkelsø A, Wetterslev J, Møller AM, Afshari A. Thromboelastography (TEG) or rotational thromboelastometry (ROTEM) to guide haemostatic treatment in bleeding: Systematic review. Cochrane Database Syst Rev.2016;CD007871.
- Practical-Haemostasis.com. Thromboelastography/ROTEM – Übersicht & Interpretation. Verfügbar unter: https://www.practical-haemostasis.com/Miscellaneous/teg_rotem.html.
- DerangedPhysiology.com. Interpretation of abnormal ROTEM/TEG data. Verfügbar unter: https://derangedphysiology.com/…/interpretation-thromboelastogram.
Hinweis: Schwellenwerte und Dosen (Fibrinogen/Cryo/PCC/TXA) bitte in hausinternen SOPs festlegen und regelmäßig auditieren. Re-ROTEM nach Intervention einplanen; Dokumentation gemäß BÄK.
hier gehts zum Feedback und EFN-Formular
Achtung: Fortbildungspunkte können nur innerhalb von 4 Wochen nach Veröffentlichung der Episode beantragt werden. Eine nachträgliche Meldung ist bei der Ärztekammer leider nicht möglich.